Cookies utilizadasObligatorias
Estas cookies son necesarias para el funcionamiento del sitio web y no pueden ser desactivadas en nuestros sistemas. En general, sólo se establecen en respuesta a acciones realizadas por usted que equivalen a una solicitud de servicios, como establecer sus preferencias de privacidad, iniciar sesión o rellenar formularios.
Cookies utilizadas Obligatorias
UVEÍTIS EN LA ARTRITIS CRÓNICA JUVENIL
La artritis crónica juvenil (ACJ) es la enfermedad reumática crónica más frecuente en la infancia en nuestro medio. Los tejidos más afectados por la inflamación, los que se denominan "diana" son las articulaciones y su causa es desconocida por lo que también se le denomina Artritis Idiopática Juvenil. Se sabe que el mecanismo que la produce es una respuesta inmunitaria patológica en pacientes genéticamente susceptibles. Debuta en pacientes menores de 16 años.
Como toda enfermedad reumática, es susceptible de afectar a otros órganos diferentes al diana, y en este artículo abarcaremos la manifestación ocular más frecuente asociada al ACJ, que la UVEÍTIS (también llamada, IRITIS o IRIDOCICLITIS).
UVEÍTIS ASOCIADA A ACJ
La uveítis infantil es en términos generales, menos frecuente que la uveítis en la edad adulta, pero la enfermedad infantil en la que con mayor frecuencia se presenta es en la ACJ. Los estudios cifran en un 8% la frecuencia de aparición de uveítis en algún momento de la evolución de esta enfermedad articular crónica infantil.
Se sabe que es más frecuente en el género femenino.
Uno de los principales factores de riesgo en pacientes ACJ de padecer uveítis es la presencia de anticuerpos antinucleares (ANA) positivos. Cuando están presentes, la uveítis se manifiesta en un 66% de los pacientes. Esta norma se cumple fundamentalmente en la ACJ oligoarticular.
También se considera factor de riesgo la presencia de subtipos de HLA, concretamente el DRB1*08, DRB1*11 Y DRB1*13.
Otro importante factor de riesgo es la edad de debut del cuadro articular. Así, cuanto más precoz el debut articular, más probabilidades de asociar uveítis.
La afectación articular precede a las manifestaciones oftalmológicas en la práctica totalidad de los pacientes.
El tiempo que transcurre entre la aparición de la clínica articular y la posterior ocular, en el 73% de los casos es inferior a un año. El 50% de los pacientes desarrollan uveítis en los tres primeros meses tras el inicio del brote articular.
CLÍNICA DE UVEÍTIS EN LA ACJ
Se trata de una uveítis anterior crónica bilateral, que típicamente, es totalmente asintomática (sin síntomas) en la mayor parte de los casos, por ello también se le denomina uveítis "blanca" pues característicamente, están ausente todos los síntomas propios de la uveítis, véase, ojo rojo, fotofobia y dolor. Su diagnóstico se basa en la identificación de actividad inflamatoria en la cámara anterior del ojo mediante examen oftalmológico mediante lámpara de hendidura. En algunas ocasiones también se observan precipitados en la cara posterior de la córnea, llamados, precipitados queráticos, indicativos también de actividad inflamatoria ocular. La manifestación ocular de la enfermedad puede presentarse en períodos de ausencia de inflamación articular.
De esta forma, la evolución silente y la corta edad de los pacientes, obligan a llevar a cabo un protocolo de seguimiento estrecho ocular a todo paciente con ACJ. Se tendrán e cuenta la presencia de los factores de riesgo mencionados arriba para pautar la periodicidad de la explotación ocular.
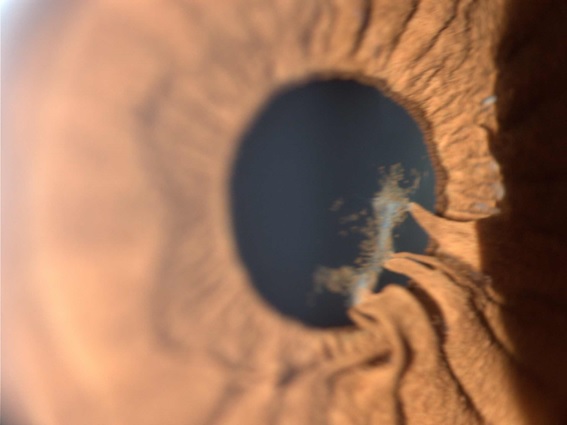
COMPLICACIONES DE LA UVEÍTIS ANTERIOR CRÓNICA DE LA ACJ
Dada la evolución insidiosa y poco manifiesta del cuadro ocular, en muchos casos se produce una importante demora en su diagnóstico que a su vez, es el principal motivo para la aparición de complicaciones. Alrededor del 50 al 70% de los pacientes, presentan alguna complicación ocular en el momento del diagnóstico de la uveítis.
Las complicaciones que se presentan, todas ellas de pronóstico serio que ponen en riesgo la visión, por orden de frecuencia de mayor a menos son:
Desarrollaremos las dos primeras por ser las más frecuentes y propias de la uveítis anterior.
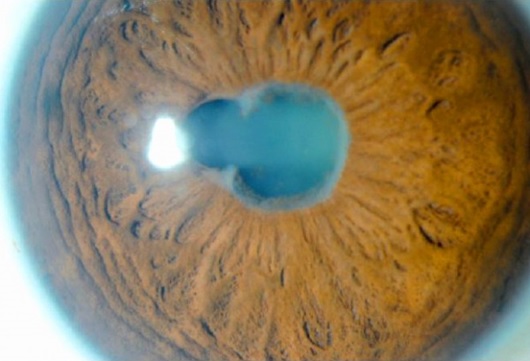
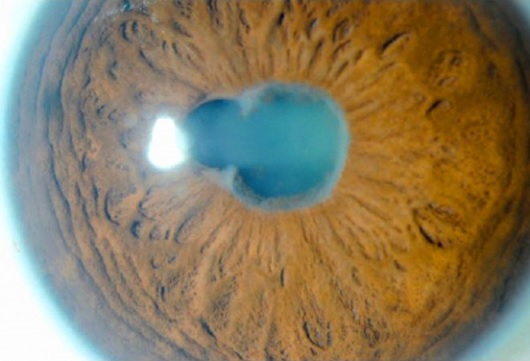
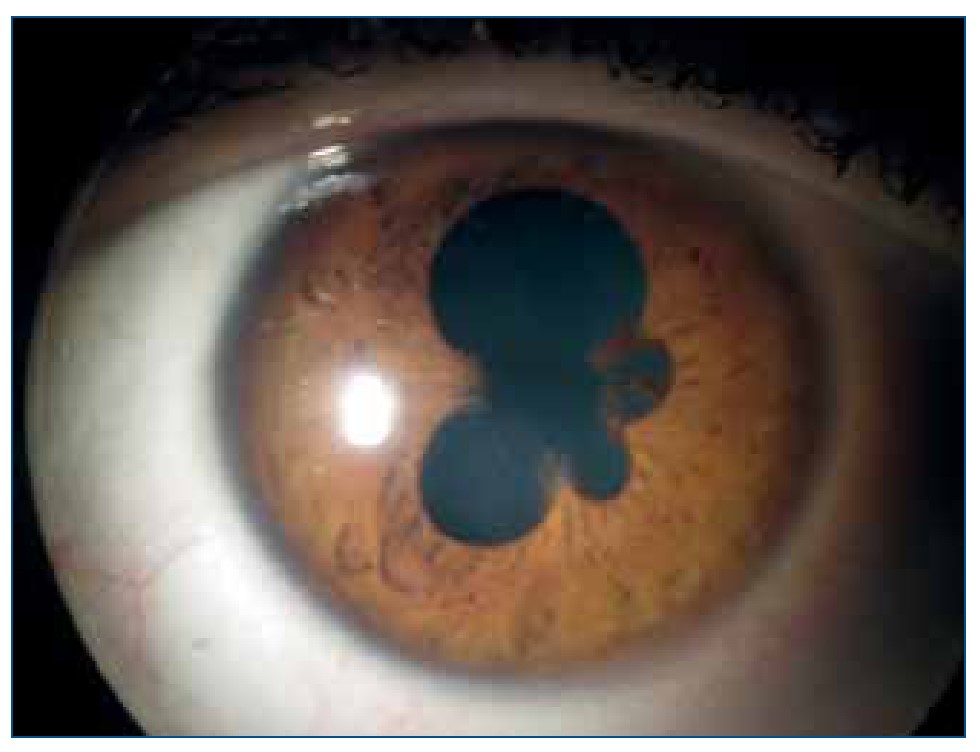
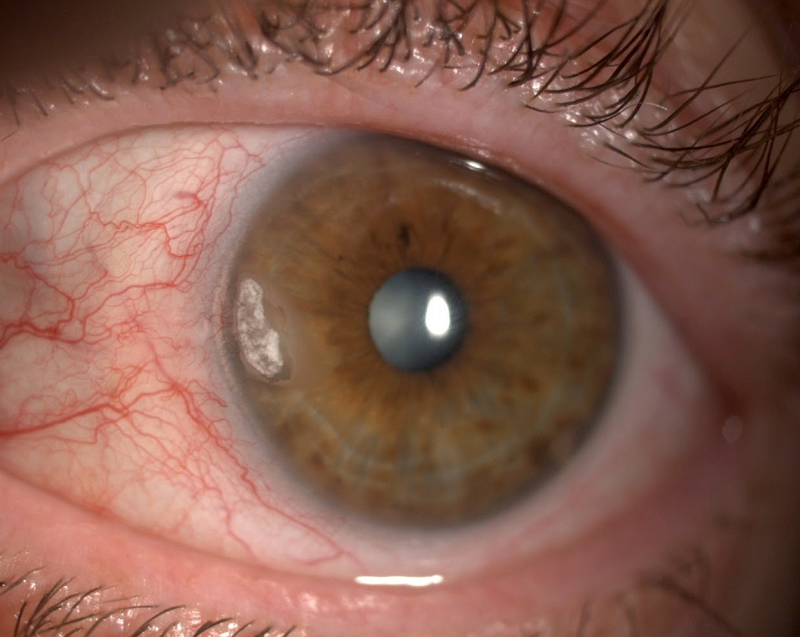
SINEQUIAS POSTERIORES
Consisten en la existencia de adherencias entre la cara posterior del iris y la cara anterior del cristalino, fruto de la existencia de inflamación intraocular de larga evolución sin tratamiento. Si existencia nos un patrón típico de pupila de trébol o flor al instilar gotas dilatadoras de pupila. La existencia de sinequias compromete la circulación de humor acuoso en la cámara anterior, y es la principal causa de pérdida de visión en la uveítis.
Corticoides sistémicos (orales), inmunosupresores orales (metotrexato en primera línea) y medicamentos biológicos anti-TNF (INLIXIMAD O ADALIMUMAB), representan un segundo escalón terapéutico de mayor agresividad en casos que no responden adecuadamente o especialmente graves con riesgo inminente visual.
La uveítis se considerará inactiva cuando no exista inflamación alguna en la cámara anterior y se considerará en remisión, cuando su inactividad se prolonga más de 3 meses después de la retirada del tratamiento.
Comentarios Noticia
Nadie ha publicado todavía ningún comentario. Sé el primero en publicarlo.Deja tu comentario